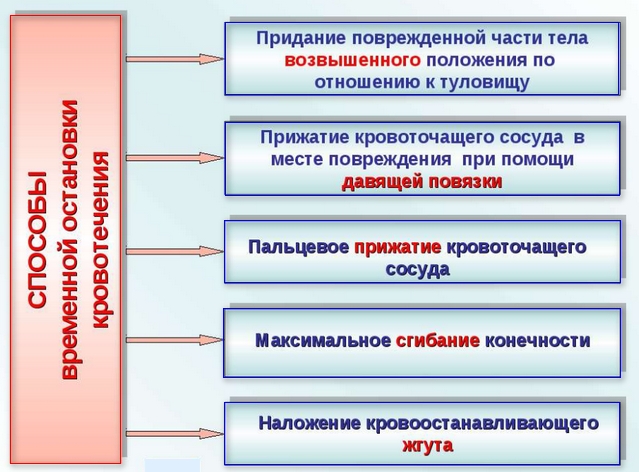
Русско-английский медицинский словарь — синдром длительного раздавливания
Содержание:
- История
- Диагностика
- Профилактика
- Первая медицинская помощь при синдроме длительного сдавливания
- Синдром позиционного сдавления
- Симптомы
- ДИАГНОСТИКА
- Клиническая картина краш-синдрома
- Медикаментозная терапия
- Клиническая картина синдрома длительного сдавления
- Стадии патологического процесса.
- Синдром длительного сдавления — первая помощь
История
Одно из первых описаний синдрома сделал французский хирург Кеню (Е. Quenu, 1918) во время Первой мировой войны: «Один французский офицер находился в убежище, когда в него попала граната. Во время взрыва бревно упало на его ноги и придавило их таким образом, что он не мог двигаться. Через довольно длительный промежуток времени спасательный отряд нашел раненого, причем было обнаружено, что обе ноги ниже того места, где лежало бревно, были темно-красного цвета. Раненый находился в хорошем состоянии и энергично направлял деятельность отряда по его спасению. Но едва только бревно было снято с ног, как немедленно развился шок, от которого он впоследствии и погиб».
В 1941 г., во время Второй мировой войны, британский ученый Байуотерс (Е. Bywaters), принимая участие в лечении жертв бомбардировок Лондона немецкой авиацией, изучил и выделил этот синдром в самостоятельную нозологическую единицу (он отмечался у 3,5 % пострадавших).
Диагностика

Диагностику синдрома длительного сдавления схематично можно представить так:
- изучение клинических признаков патологии,
- получение сведений о пребывании пострадавшего под завалом,
- визуальный осмотр больного,
- физикальное обследование,
- направление клинического материала в биохимическую и микробиологическую лаборатории.
В клинике патологии преобладают признаки болевого синдрома, диспепсии, астении, депрессии. Во время осмотра специалисты выявляют бледность или синюшность кожи, ссадины и пузыри с серозно-геморрагическим содержимым в зоне поражения, очаги некроза, нагноение ран. При физикальном обследовании определяют снижение артериального давления, тахикардию, отеки, лихорадку, озноб. В поздней стадии – атрофия жизнеспособных мышц конечности и контрактуры.
Лабораторная диагностика включает:
- анализ мочи — повышение лейкоцитов, эритроцитов, концентрации солей, мочевины, миоглобина, плотности, креатина, присутствие цилиндров и белка, смещение рН в кислую сторону;
- общий анализ крови — анемия, лейкоцитоз, признаки сгущения крови, повышение уровня миоглобина,
- биохимия крови — активация печеночных трансаминаз, креатининемия, уремия, глюкоземия, билирубинемия, гиперкалиемия, гипопротеинемия, признаки ацидоза;
- микробиологическое исследование раневого отделяемого – клостридии и их ассоциации с синегнойной палочкой, кокковой флорой, бактериями кишечной группы, бактериодами.
Профилактика
Ни один человек не застрахован от травм. С некоторыми организм справляется легко, другие требуют длительного лечения и восстановления.
Травмы при сдавливании тела или отдельных конечностей чаще всего люди получают при работе с механизмами, в подземных шахтах, авариях наземного транспорта, в случае взрыва домом от бытового газа. В других случаях это происходит по независящим от человека причинам, например, землетрясение, обрушение зданий, попадание под камнепад в горах.
Довольно часто травмирование органов возникает вследствие неправильного образа жизни. Пьянство, наркомания являются факторами, провоцирующими травматизм.
К профилактическим мерам относятся:
- соблюдение правил техники безопасности на производстве;
- неукоснительное соблюдение правил дорожного движения, обязательное применение ремней безопасности;
- избавление от вредных привычек и психологических зависимостей.
Первая медицинская помощь при синдроме длительного сдавливания
Главное правило оказания помощи при длительном сдавливании – нельзя немедленно извлекать пострадавшего из-под тяжестей. В противном случае синдром приведет к моментальному поражению почек, увеличению риска летального исхода. Достаточно слегка
Первая помощь при сдавливании конечности оказывается по следующей схеме:
- освободить тело от одежды, которая может стеснять движения;
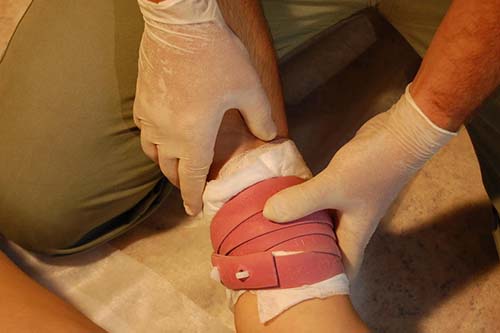
- забинтовать конечность (наложить жгут), охладить ее с помощью льда, холодной воды. Обязательно нужно записать время наложения давящей повязки. Жгут нельзя использовать дольше 30 минут летом и часа – зимой;

Пострадавшего обязательно госпитализируют в медицинское учреждение, где синдром сдавливания будут лечить при помощи медикаментозных средств. Если вы сами осуществляете доставку пациента, после оказания помощи обязательно придайте ему лежачее положение и следите за тем, чтобы повязка не ослаблялась.
Правильно оказанная неотложная помощь позволит снизить риск развития осложнений и летального исхода при сдавливании. В дальнейшем мероприятия по восстановлению пострадавшего оказывают в условиях медицинского учреждения. Обязательно используют внутривенное введение растворов, нормализующих кислотно-щелочной баланс.
Помощь также включает применение обезболивающих, поскольку на первых стадиях синдрома сдавливания пациент будет испытывать сильную боль. Также назначают средства для нейтрализации токсичных веществ и ускорения выведения продуктов распада. Применяют мочегонные препараты, очищают кровь.
Антибиотики в качества средства помощи используют нечасто, только если присоединилась инфекция. В особо тяжелых случаях, при которых происходит сильный некроз тканей, спасти конечность невозможно. Назначают хирургическое вмешательство и ампутируют руку или ногу.
Если человек оказался придавлен тяжелым предметом, риск сдавливания тканей будет высоким. Чем дольше пострадавший находится под обломками, тем выше вероятность развития осложнений. До прибытия бригады скорой нужно правильно оказать первую помощь. При корректных действиях можно избежать летального исхода и ампутации конечностей.
Синдром позиционного сдавления
Синдром позиционного сдавления – это «бытовая» разновидность краш-синдрома, последствия длительного сдавливания мягких тканей конечности собственным телом (неудобная поза, подвертывание руки под туловище и так далее). Развивается, как правило, у лиц в состоянии алкогольного опьянения, находящихся под действием наркотических средств или снотворных препаратов, отравившихся газом, реже – у лиц утративших сознание. То есть по какой-то из вышеописанных причин человек находится в бессознательном состоянии или очень крепко спит – настолько, что не чувствует онемения конечности и не просыпается из-за этого.
Болевой шок при СПС отсутствует. Приходя в сознание, человек ощущает боль, онемение, снижение чувствительности сдавливаемой конечности. Нередко он не придает значения этим ощущениям и не обращается своевременно за медицинской помощью, что в дальнейшем затрудняет лечение.
Механизм развития
Тело человека, находящегося в бессознательном состоянии, сдавливает мягкие ткани конечности, крупные сосуды и нервные стволы, вызывая ишемию и нарушение функции конечности.
Симптомы
В течении синдрома позиционного сдавления выделяют 5 периодов:
- Острый. Длится от нескольких часов до нескольких суток. Пострадавший находится в коме, которая сопровождается симптомами, характерными для вещества, вызвавшего отравление (нарушения функций нервной, сердечно-сосудистой, дыхательной систем, почек, печени).
- Ранний. 24-72 часа с момента возвращения сознания. Пациент предъявляет жалобы на боли в пораженной конечности, нарушение в ней движений, снижение всех видов чувствительности. Пульсация периферических сосудов также снижена. Местно – ссадины, гематомы, отек кожи и подкожной жировой клетчатки.
- Промежуточный. 5-25 сутки. Если своевременно не было начато лечение или площадь поражения очень велика, появляются признаки поражения почек, свертывающей системы крови, развивается миоренальный синдром.
- Поздний, или восстановительный период. 2-3 месяца.
- Период отдаленных результатов или остаточных явлений. Начинается через 3 месяца, продолжается до 2 лет и более. Имеют место остаточные явления в виде полиневритов (проявляется слабостью мышц, снижением чувствительности), парестезий и нарушения функции почек (сроки восстановления зависят от тяжести миоренального синдрома, своевременности лечения и его эффективности).
Принципы лечения
Принципы лечения на каждой стадии СПС разные.
На 1-й стадии:
- промывание желудка;
- введение обезболивающих, спазмолитических, антигистаминных препаратов, антибиотиков, а также средств, разжижающих кровь и улучшающих ее реологические свойства;
- форсированный диурез;
- кислородотерапия.
2-я стадия предусматривает такие лечебные мероприятия:
- эластичное бинтование пораженной конечности;
- наложение шины, пакета со льдом;
- блокада нервных стволов с целью обезболивания;
- оксигенотерапия;
- внутривенное введение растворов (гемодеза, реополиглюкина, гидрокарбоната натрия и прочих).
Если развился миоренальный синдром, проводят:
- гемо-, лимфосорбцию;
- гемофильтрацию;
- гемодиализ.
На стадии поздних клинических проявлений:
- антибиотики;
- препараты железа (для коррекции развившейся анемии);
- массаж;
- лечебную физкультуру;
- физиопроцедуры.
Симптомы
Клиническая картина краш-синдрома зависит от нескольких причин:
- какой орган подвергся давлению;
- сила внешнего сдавливания;
- площадь поражения органа;
- время, проведённое под завалами.
Так, пострадавшие при завале или аварии, перенёсшие сдавливание обеих ног на уровне бёдер, имеют более тяжёлые стадии поражения и худший прогноз, нежели те, кто пострадал от сдавливания рук на уровне предплечий.
Синдром длительного сдавливания – это состояние, при котором происходит разрушение и разрыв мышечных клеток. При этом высвобождает миоглобин, который превращается в метмиоглобин и, наконец, кислотный гематин, который выделяется в кровообращение.
Мышцы содержат калий, магний, фосфаты, кислоты, ферменты. Хотя эти вещества необходимы для функционирования клеток, но они становятся токсичны, когда попадают в кровоток в больших количествах.
Мышцы становятся сильно опухшие, жесткие, холодные, нечувствительные и некротические. Почки также имеют тенденцию к отеку и увеличению объема. Высвобожденный калий из кровообращения вызывает нарушение сердечного ритма. У человека нарушается газообмен, влияющий на отёк легкого, что нередко приводит к шоку.
На момент обнаружения человека его состояние может быть тяжёлым или удовлетворительным:
- В случае если после компрессии прошло немного времени, то поражённая конечность становится отёчной, кожа холодной и бледной, пульсация прощупывается слабо либо отсутствует.
- Если человек провел под завалами более 6 часов, то симптомы будут крайне тяжёлыми. Поражённые участки тела приобретают красный цвет с синюшным оттенком, появляется сильная отёчность, двигательная функция, пульсация сосудов отсутствуют, малейшее изменение положения тела вызывает сильную боль.
ДИАГНОСТИКА
Анамнез
В начальном периоде — жалобы на боль в области травмы, слабость, тошноту.
В тяжёлых случаях — рвота, сильная головная боль, возможны депрессия, эйфория, нарушения восприятия и т.д.
Токсический период. Жалобы остаются прежними, присоединяются боли в поясничной области.
Период поздних осложнений. Жалобы зависят от развившихся осложнений.
Осмотр и физикальное обследование
В начальном периоде кожные покровы бледные, в тяжёлых случаях — серого цвета. АД и ЦВД обычно снижены, иногда значительно (АД — 60/30 мм рт.ст., показатели ЦВД отрицательны). Выявляют тахикардию, аритмии, возможно развитие асистолии. Если травмированную конечность освободили без предварительного наложения жгута, происходит резкое ухудшение состояния пострадавшего, падение АД, потеря сознания, непроизвольные мочеиспускание и дефекация. Местно на коже видны ссадины, пузыри с серозным и геморрагическим содержимым. Конечность холодная, синюшного цвета.
Токсический период. Больной заторможен, в тяжёлых случаях происходит потеря сознания. Развиваются выраженные отёки, анасарка. Температура тела повышается до 40 “С, при развитии эндотоксинового шока может снижаться до 35 °С. Гемодинамика нестабильная, АД чаще снижено, ЦВД — значительно повышено (до 20 см вод.ст.), характерна тахикардия (до 140 в минуту). Развиваются аритмии (из-за выраженной гиперкалиемии), токсический миокардит и отёк лёгких. Диарея или паралитическая кишечная непроходимость. Вследствие некроза почечных канальцев — выраженная олигурия, вплоть до анурии. Местно — очаги некроза в местах сдавливания, нагноение ран и эрозированных поверхностей. Период поздних осложнений. При адекватном и своевременном лечении интоксикация, симптомы ОПН, сердечно-сосудистой недостаточности значительно уменьшаются. Основные проблемы — различные осложнения (например, иммунодефицит, сепсис и т.д.) и местные изменения (например, нагноение ран, атрофия жизнеспособных мышц конечности, контрактуры).
Лабораторные и инструментальные исследования
Результаты лабораторных исследований зависят от периода СДР.
• Начальный период — гиперкалиемия, метаболический ацидоз.
• Токсический период. В крови — анемия, лейкоцитоз со значительным сдвигом лейкоцитарной формулы влево, гипопротеинемия, гиперкалиемия (до 20 ммоль/л), креатинин — до 800 мкмоль/л, мочевина — до 40 ммоль/л, билирубин — до 65 мкмоль/л, активность трансфераз повышена в 3 раза и более, миоглобин, бактериальные токсины (из области поражения и кишечника), нарушение свёртывающей системы крови (вплоть до развития ДВС). Моча лаково-красного или бурого цвета (высокое содержание миоглобина и Hb), выраженная альбумин- и креатинурия.
• Период поздних осложнений. Данные лабораторных и инструментальных
исследований зависят от вида развившихся осложнений.
Осложнения
Наиболее часто развиваются такие осложнения:
• со стороны органов и систем организма — инфаркт миокарда, пневмония, отёк лёгких, перитонит, невриты, психопатологические реакции и др.;
• необратимая ишемия конечности;
• гнойно-септические осложнения;
• тромбоэмболические осложнения.
Клиническая картина краш-синдрома
 После оказания раненому первой помощи следует как можно быстрее доставить его в медицинское учреждение.
После оказания раненому первой помощи следует как можно быстрее доставить его в медицинское учреждение.
Клиника синдрома длительного сдавления сложна и может очень отличаться у разных раненых. Чем дольше пострадавший находился под компрессией, и чем сильнее была сила давления, тем быстрее наступают местные и общие патологические изменения в организме, тяжелее протекает синдром и хуже прогноз.
- В раннем периоде (1-3 суток после освобождения от компрессии) у пострадавших в результате длительного массивного сдавления может развиться травматический шок, быстро нарастает острая почечная недостаточность, отек легких и другие состояния, угрожающие жизни больного. В случаях, когда раненых быстро извлекли из-под завалов, а сила сдавления была не очень высока, состояние их в этот период может оставаться вполне удовлетворительным (светлый промежуток). Но их беспокоят сильные боли в поврежденных конечностях, они остаются отечными, на коже могут появляться пузыри, чувствительность нарушена или отсутствует вовсе.
- Спустя трое суток наступает промежуточный период синдрома длительного сдавливания, который может длиться до 20 суток в зависимости от тяжести травмы. Состояние больных ухудшается, появляются симптомы недостаточности функций различных органов, на первое место выходит поражение почек и развивается острая почечная недостаточность. Отек поврежденных конечностей может нарастать, могут появляться очаги некроза тканей, возможно присоединение инфекции. Это особенно опасно, так как на фоне полиорганной недостаточности возможно быстрое развитие сепсиса.
- В позднем периоде, который может длиться несколько месяцев, происходит восстановление функций пострадавших органов, а также поврежденной конечности. Течение этого периода могут осложнять инфекционные осложнения. Из-за нарушения трофики на поврежденных конечностях могут образовываться длительно не заживающие раны, поэтому угроза развития инфекционных осложнений остается высокой.
К сожалению, восстановление функций конечностей возможно далеко не всегда. Врачи постоянно в течение всего срока лечения оценивают жизнеспособность поврежденных тканей. Больным на любом этапе может потребоваться хирургическое лечение: удаление некротизированных участков мышц, сшивание поврежденных нервных стволов, в худшем случае – ампутация поврежденной конечности.
Трудно выделить самые важные этапы в оказании помощи раненым с синдромом длительного сдавления
Однако очень важно как можно быстрее извлечь пострадавших из-под завалов и доставить в медицинские учреждения для оказания квалифицированной помощи. Это может не только предотвратить инвалидизацию раненых, но и спасти им жизнь
Медикаментозная терапия
Чем раньше начат этот этап терапии, тем больше шансов у пациента выжить. Медицинская помощь на этом этапе заключается в следующем:
- Пострадавшим делают инфузию смеси хлорида натрия и 5% бикарбоната натрия в пропорции 4:1.
- Если наблюдается тяжелая форма синдрома, то пострадавшим в качестве противошоковой меры вводят 3-4 литра крови или кровезаменителя.
- Чтобы предотвратить развитие осложнений, проводят диурез с введением «Фуросемида» или «Маннитола».
- Снижение интоксикации организма достигают путем замещения крови и применением на раннем этапе гамма-оксимасляной кислоты. Она оказывает тормозящее действие на ЦНС и обладает гипертензивным эффектом.
Если все консервативные методы терапии не дают желаемого результата, то требуется хирургическое лечение, которое основывается на использовании следующих методов детоксикации:
- Сорбционные методы.
- Диализно-фильтрационные (гемодиализ, ультрафильтрация).
- Феретические (плазмаферез).
Может потребоваться и ампутация конечностей, которые невозможно вернуть к нормальной жизнедеятельности.
Клиническая картина синдрома длительного сдавления
Тяжесть синдрома и последующие осложнения зависят от смежных травмирующих факторов, полученных во время трагедии, а также от времени сдавливания, его глубины и площади компрессионного воздействия.
Различают несколько форм сдавления, в зависимости от времени его воздействия.
- Легкая форма — сдавливание на срок не более 4 часов.
- Средняя форма — до 6 часов.
- Тяжелая форма — до 8 часов.
- Крайне тяжелая форма — более 8 часов на одну конечность, до 6 часов при сдавливании двух конечностей или до 4 часов воздействия на три и более конечностей.
Тяжелая и крайне тяжелые формы характеризуются скоропостижным летальным исходом при высвобождении без принятия необходимых мер к спасению.
В других случаях дальнейшее течение патологического состояния условно разделяют на три периода
Начальный период
- Обусловлен очаговыми изменениями в месте сдавливания и близлежащих тканях.
- Кроме того, начинают развиваться признаки эндогенной интоксикации.
- Длительность периода — 2-3 суток после высвобождения.
Как правило, в течение первых нескольких часов состояние здоровья и поведение пострадавших не вызывает опасений при условии отсутствия серьезных сопутствующих травм. Затем начинают проявляться первые видимые нарушения в сегменте ниже компрессионного участка — кожа на ощупь становится огрубевшей, теряется ее эластичность. В подкожной клетчатке образуются очаговые покраснения, постепенно перетекающие в генерализованную синюшность. За короткий период времени развивается отечность сегмента, пульсация кровеносных сосудов пальпируется слабо либо не определяется вообще.
Параллельно с органическими изменениями начинает развиваться эмоциональная неустойчивость, вызванная травматическим шоком и осознанием действительности. Часто на этом фоне появляются признаки острой сердечной недостаточности и общий болевой синдром.
Запускаются ранние стадии тромбогеморрагического синдрома.
- Увеличение концентрации фибриногена.
- Невосприимчивость плазмы крови к гепарину.
Кроме того, снижается количество белых кровяных телец и общие объемы циркулирующей крови — плазмопотеря. Повышается плотность мочи, в ней появляются кровь и белок.
Второй период промежуточный
Длительность промежуточного периода — от 3 до 12 суток, на фоне острой почечной недостаточности.
- Усиливается отечность поврежденного сегмента конечности.
- На коже появляются крупные пузыреобразные образования с прозрачным или геморрагическим содержимым.
- Начинается генерализованный некроз всей поврежденной конечности.
В крови снижается количество эритроцитов за счет их массового разрушения, падает суточное выделение мочи, вплоть до полного ее отсутствия, а также возрастает количество калия, остаточного азота, креатинина. Общее состояние пациента резко ухудшается.
- Повышается общая температура тела.
- Возрастают эффекты вялости, сонливости и эмоциональной тупости.
- Эти симптомы протекают на общем фоне постоянной рвоты и жажды.
- Летальность в этом периоде, даже с учетом интенсивной терапии составляет около 35%.
Третий период — восстановительный
Берет свое начало примерно через месяц после исключения сдавливания. Характеризуется восстановлением почечной деятельности и психологического состояния пациента. Последнее напрямую зависит от прогноза сохранения поврежденной части конечности, что, как правило, уже известно к этому сроку.
- На первый план выходят инфекционные поражения на коже и тканях пораженного сегмента вследствие открытых ран, в том числе и хирургических.
- В зависимости от площади повреждений и общего состояния иммунитета пациента, может развиваться общий сепсис с характерной клинической симптоматикой.
- Болезненность и отечность пораженного сегменты, как правило, исчезают.
- Что касается анемии, пониженного содержания белка в крови и изменений в моче, то они имеют весьма выраженную стойкость и получают тенденцию к изменению только через месяц упорного труда специалистов.
Пониженный иммунитет и пониженная бактерицидная активность крови не изменяет своих патологических состояний в течение нескольких месяцев после травмы.
Характерной особенностью при синдроме длительного сдавливания являются обширные обсеменения крови такими бактериями как:
- клостридии;
- энтеробактерии;
- анаэробные кокки.
То есть это микроорганизмы, обильно насыщающие почву и попадающие в раны вследствие обильного их загрязнения. Профилактические мероприятия против клостридиального мионекроза могут проводиться в течение месяца и более, что обусловлено общей слабостью защитных сил организма и устойчивостью микробов к терапевтическим схемам.
Стадии патологического процесса.
В периоде компрессии наибольшее патогенетическое значение имеет нейрорефлекторный механизм. Болевой фактор (механическая травма, нарастающая ишемия) в сочетании с эмоциональным стрессом (фактор внезапности, ощущение безысходности, нереальности происходящего) приводят к распространенному возбуждению центральных нейронов и посредством нейрогуморальных факторов вызывают централизацию кровообращения, нарушение микроциркуляции на уровне всех органов и тканей, подавление макрофагальной и иммунной систем.
Таким образом, развивается шокоподобное состояние (иногда называемое компрессионным шоком), служащее фоном для включения патогенетических механизмов следующего периода. В это время в тканях, подвергшихся компрессии, вследствие их механического сдавления, а также окклюзии кровеносных сосудов (как магистральных, так и коллатералей), травмы нервных стволов, нарастают явления ишемии. Спустя 4—6 ч после начала компрессии как в месте сдавления, так и дистальнее наступает колликвационный некроз мышц. В зоне ишемии нарушаются окислительно-восстановительные процессы: преобладает анаэробный гликолиз, перекисное окисление липидов. В тканях накапливаются токсические продукты миолиза (миоглобин, креатинин, ионы калия и кальция, лизосомальные ферменты и др.). В норме миоглобин в крови и в моче отсутствует. Наличие миоглобина в крови способствует развитию почечной недостаточности.
Начало периода декомпрессии связывают с моментом восстановления кровообращения в сдавленном сегменте. При этом происходит «залповый» выброс накопившихся в тканях за время компрессии токсических продуктов, что приводит к выраженному эндотоксикозу.
Эндогенная интоксикация будет тем сильнее выражена, чем больше масса ишемизированных тканей, а также чем больше время и выше степень их ишемии.
Острые формы эндотоксикоза развиваются внезапно и проявляются неэффективностью системной гемодинамики сосудистого генеза, основу которой составляет паралитическая вазодилатация под влиянием вазоактивных продуктов извращенного метаболизма. Падает тонус сосудистой стенки, повышается ее проницаемость, что приводит к перемещению жидкой части крови в мягкие ткани и как следствие — к дефициту ОЦК, гипотензии, отекам (особенно ишемизированных тканей). Чем выраженнее нарушение крово- и лимфообращения в ишемизированных тканях, тем больше их отек.
Нарушения центральной гемодинамики и регионарного кровотока приводят к формированию полиорганной патологии.
Сердечно-сосудистая недостаточность связана с воздействием на миокард комплекса факторов, среди которых основными являются гиперкатехолемия и гиперкалиемия. Нарушается свертываемость крови по типу ДВС-синдрома.
Поступление в кровоток значительного количества недоокисленных продуктов обмена (молочной, ацетоуксусной и других кислот) вызывают развитие ацидоза.
В результате нарушения микроциркуляции в печени, гибели гепатоцитов снижаются ее барьерная и дезинтоксикационная функции, что уменьшает резистентность организма к токсемии.
В почках развивается сосудистый стаз и тромбоз как в корковом, так и в мозговом веществе.
Миоглобин в кислой среде переходит в нерастворимый солянокислый гематин, который вместе со спущенным эпителием закупоривает почечные канальцы и приводит к нарастающей почечной недостаточности вплоть до анурии.
Синдром длительного сдавления — первая помощь
- Вызвать «скорую помощь» и спасателей.
- Оценить состояние пострадавшего, если больной без сознания, то необходимо:
- выдвинуть нижнюю челюсть вперёд;
- освободить рот и дыхательные пути от слизи, крови или рвотных масс с помощью салфетки, при этом не забывая о собственной безопасности.
- Успокоить больного.
- Если самостоятельно возможно освободить конечность, необходимо её бинтовать по мере освобождение эластичным бинтом. Нужно освобождать от центра конечности к периферии и также накладывать эластический бинт. Для этого необходимо как минимум два человека. При наличии ран, перед бинтованием нужно наложить асептическую повязку.
- Наложить шину на повреждённую конечность.
- Если есть кровотечение, то необходимо его остановить подручными средствами (наложить давящую повязку, жгут в зависимости от типа кровотечения).
- Сделать больному обезболивающий укол.
- При сильном отёке повреждённой конечности необходимо срезать с неё одежду и снять обувь.
- Можно давать больному обильное тёплое питьё при сохранённом сознании и отсутствии внутреннего кровотечения (если вы не уверены в отсутствии внутреннего кровотечения лучше пить не давать).
В настоящее время запрещено использовать жгут выше сдавленной части конечности при транспортировке.
Жгут нужно накладывать на конечности, если наблюдается артериальное кровотечение!
Алгоритм первой медицинской помощи при СДС, рекомендуемый в настоящее время:
- наложить кровоостанавливающий жгут выше места сдавления;
- освободить из-под завала;
- туго забинтовать конечность эластическим бинтом, начиная от жгута, до пальцев. Если есть раны, то сначала необходимо на них наложить асептическую повязку;
- снять кровоостанавливающий жгут;
- обеспечить транспортную иммобилизацию конечности.